Esse é o tema da nossa próxima discussão e para isso nada melhor que o “quentíssimo” artigo publicado agora, em janeiro de 2020, no clássico State Of The Art Review. Dois grandes entendedores do assunto participaram dessa publicação:

Antonio Brucato, md. 
Massimo Imazio, md.

Hoje vamos conversar sobre pericardite em sua fase aguda.
E como é de bom tom, antes de partirmos para uma batalha, devemos conhecer nosso oponente. Vamos começar pela anatomia:
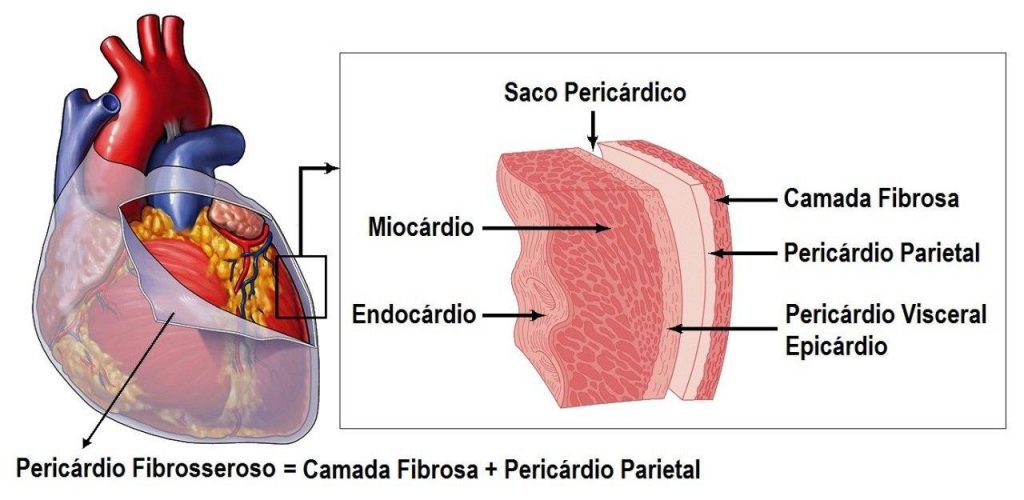
Então basicamente a pericardite é a inflamação do saco pericárdico.
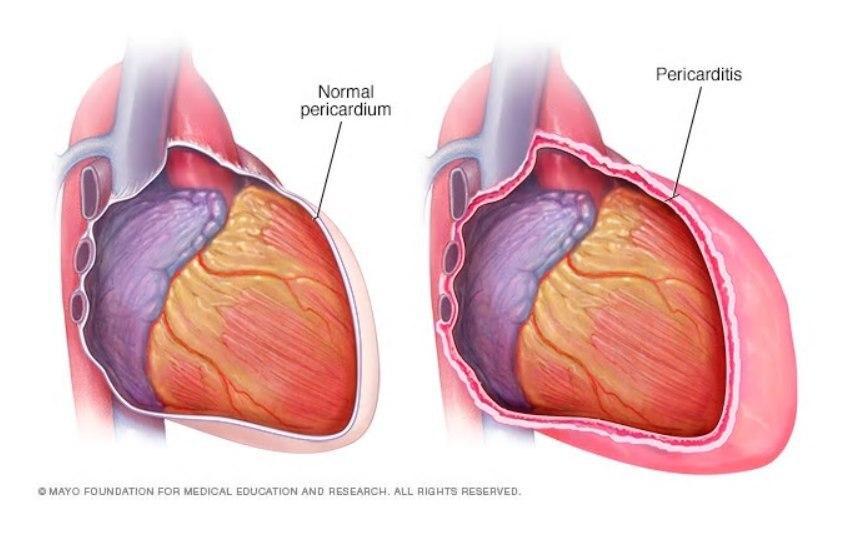

Já começamos com uma grande polêmica em relação ao assunto – a descrição de sua etiologia como idiopática. O Dr. Brucato, em 2017, escreveu uma carta resposta (em relação a um artigo publicado ao no JACC sobre pericardite) nos detalha mais sobre os problemas de usar esse termo idiopático.

Mas, vamos em frente que a discussão é longa. Qual a definição dos subtipos de pericardites?


Pode ser subdividida em 4 formas:
- Aguda
- Incessante
- Recorrente
- Crônica
A depender da duração de sua evolução. Vamos as etiologias possíveis:



Em resumo: em países desenvolvidos, a etiologia viral possivelmente é a causa principal com progressivo aumento de outras etiologias como doenças autoimunes, pós-cirurgias cardíacas, radioterapia…etc.
Em países em desenvolvimento, a etiologia infecciosa é com grande importância para a tuberculose (HIV como cofator importante).
Vejamos os critérios diagnósticos:


Temos então critérios clínicos, auscultatórios, eletrocardiográficos e ecocardiográficos, além de outros parâmetros de suporte que ajudam na confirmação diagnóstica.





E o eletrocardiograma:



O padrão eletrocardiográfico clássico se apresenta em até 60% (ou seja, em 40% a apresentação é atípica). E esse padrão eletrocardiográfico ocorre devido a presença de inflamação do pericárdio e do epicardio mesmo sem lesão miocárdica direta.

A figura acima mostra o padrão evolutivo eletrocardiográfico na pericardite em suas 4 fases.
O ecocardiograma também se faz essencial nesse contexto.



Nesse caso, iremos observar o derrame pericárdico e graduar sua gravidade.
E existem novos parâmetros que podem ser utilizados, como principal o strain.

Principalmente em casos de miopericardites tanto o strain longitudinal quanto o circunferencial e até o twist pode estar reduzido.
E os demais exames, como o rx de tórax, de um modo geral, não é de grande ajuda na pericárdite aguda a não ser em casos de importante derrame pericárdico com uma avaliação indireta de aumento da área cardíaca (em casos crônicos poderia se avaliar a calcificação do pericárdio).

Os biomarcadores são de importância singular para o diagnóstico de acometimento cardíaco concomitante.


Até 30% dos casos de pericardite aguda apresentam alterações nos marcadores de injuria miocárdica (troponina T e troponina I), sendo que esse valor varia na literatura entre 15-30%.
Importante: a PCR identifica paciente com > risco de recorrência.
A ressonância magnética cardíaca surge como exame diagnóstico e prognóstico também.






T1 weighted – avalia perfusão e realce tardio / T2 wighted – avalia edema / cine imaging sem necessidade de contraste.
RNM ajuda em relação ao tratamento (avaliando a resolução do edema) e risco de recorrência.
Lembrando que existe a limitação em paciente com claustrofobia e algumas limitações em pacientes com marcapasso e CDI.
E sempre muito importante, diagnósticos diferenciais devem ser sempre considerados.


Um excelente quadro de resumo não é.
Esse artigo nos informa um dado muito interessante, o prognóstico variável determinado por cada etiologia e quando devemos nos preocupar em um cuidado mais rigoroso em relação a esse paciente.


E como tratar a pericardite aguda em 2020?

Aines e colchicina
Esse é o pilar.


Sempre sabendo dos riscos (Aines aumentam em 3,8 x o risco de úlcera gastrointestinal), além do risco de IRA e sangramento.
Pericardite + infarto = AAS medicação de escolha.



Mas a colchicina é realmente importante mesmo.


NNT de 5 não é para qualquer medicação na cardiologia atual, ou seja, realmente temos que usar.
E os corticoides que durante muito tempo foram usados como milagrosas medicações. Hoje não é mais bem assim.


Corticoides melhoram sintomas, porém aumentam o risco de recorrência não devendo ser utilizado com medicação de primeira linha para pericardite aguda.


Porém em casos de pericardite recorrente o seu uso está indicado.

O tratamento exemplificado acima resume a terapia medicamentosa basal.
Vamos falar brevemente das novas terapias e em caso de refratariedades.


A utilização de imunossupresssores e imunomoduladores se restringe a situações especiais devendo o cardiologista ter auxílio de um especialista se possível.
Então o tratamento deve seguir o organograma já previamente publicado pela Diretriz Europeia que se mostra bem didático.

E a restrição já atividade física? Por quanto tempo devemos manter?


Pericardite aguda: 3 meses pelo menos.
Pericardite aguda com manutenção do edema pela RNM: até a resolução do quadro.
Miopericardite: pelo menos 6 meses.
FC máxima de 100 batimentos por minutos como limitante em atividades habituais.
Um adendo: lembramos que nos países em desenvolvimento a tuberculose ainda se mostra frequente, sendo o seu tratamento direcionado para a patologia de base.


Clique AQUI para ler o artigo original completo.
Dr. Halsted Gomes
- Médido da UCO e de Unidade pós operatório
- Especialista em Ecocardiografia Básica, Avançada e Ecocardiografia Transesofágica
- Especialista em Cardiologia pelo Instituto Dante Pazzanese de Cardiologia.
