Veremos que existe uma apresentação clínica muito variável, desde sintomas leves com recuperação completa da função ventricular até casos de alta morbi mortalidade.

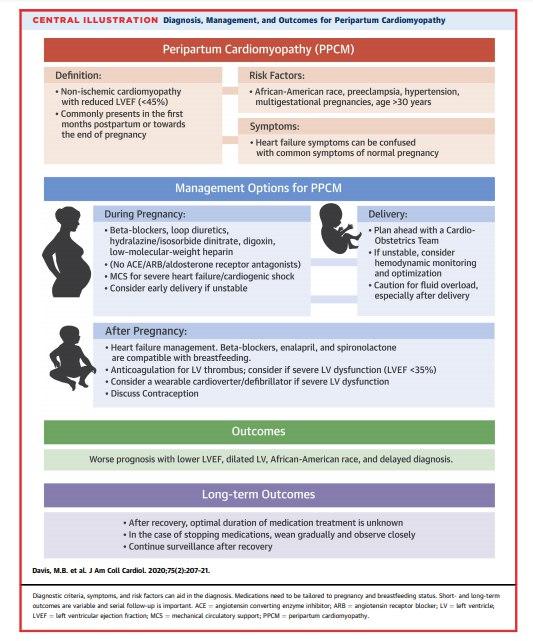
Definida como uma CARDIOMIOPATIA que apresenta sintomas de insuficiência cardíaca devido à disfunção sistólica do ventrículo esquerdo, presente em mulheres, durante o final da gravidez ou no pós-parto, sem qualquer outra causa que justifique, ou seja, é um diagnóstico de exclusão, IDIOPÁTICA.
CRITÉRIO DIAGNÓSTICO
FEVE < 45%, com ou sem dilatação de cavidades.
EPIDEMIOLOGIA
Varia desde 1 cada 100 nascimentos em países da África até 1 cada 20.000 no Japão. É provável que a incidência aumente devido ao conhecimento cada vez maior da doença, técnicas de fertilização com possibilidade de gestação múltipla e a maior idade das gestantes.

FATORES DE RISCO
- Descendência Africana;
- Pré-eclâmpsia – Hipertensão, podendo apresentar sintomas de IC por disfunção diastólica, porém a maioria destas pacientes não apresentam CARDIOMIOPATIA PERIPARTO (CMPP), lembrando que devem ter FEVE diminuída;
- Multiparidade;
- Maior Idade na gestação, com maior risco acima de 30 anos;
- Genética.

FISIOPATOLOGIA
Não está definida, sendo no momento considerada uma doença multifatorial:
- Deficiência nutricional
- Miocardite Viral
- Autoimune
- Stress hemodinâmico da gravidez
Em relação ao último ponto é importante ressaltar, que as mudanças cardiovasculares ocorrem no 2° trimestre, sendo o momento da apresentação dos sintomas em pacientes com doença cardiovascular prévia, diferente das pacientes com CMPP, as quais apresentam manifestações clínicas no final da gestação ou no pós-parto.
Conforme dois estudos experimentais recentes em modelos animais, considera-se uma doença microvascular e que apresenta como gatilho as mudanças hormonais durante o final da gravidez.


DIAGNÓSTICO
Geralmente no pós-parto (1 mês), SINTOMAS como dispneia, fadiga, ortopedia, dispneia paroxística noturna, edema periférico, taquicardia (SINTOMAS DE IC).
Porém, muitas vezes não é diagnosticada devido aos sintomas serem semelhantes aos decorrentes da gravidez e as mudanças hemodinâmicas.
Apresentação grave é caraterizada por Choque cardiogênico, eventos tromboembólicos e arritmias, porém é muito menos frequente.
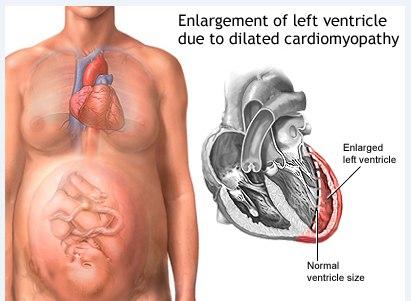


ECOCARDIOGRAMA! Sempre deve ser realizado ante a suspeita de CMPP.
- FEVE < 45%
- Dilatação de cavidades (VD VE), presente em alguns casos
- Aumento átrio esquerdo ou biatrial
- Insuficiência mitral ou tricúspide
- Trombo intracavitário
EXAMES COMPLEMENTARES
- BNP- NT PROBNP: Dado interessante é o aumento importante do mesmo nas pacientes com CMPP, não assim durante a gravidez fisiológica ou na pré-eclâmpsia quando apresenta variação discreta.
- ECG: não especifico, não descarta CMPP se negativo.
- RX TORAX: sinais de congestão.
- Ressonância: se ECOCARDIOGRAMA inconclusivo. Porém o Gadolinio não deve ser utilizado durante a gravidez.
- BIOPSIA: somente na suspeita de diagnóstico diferencial com tratamento específico.
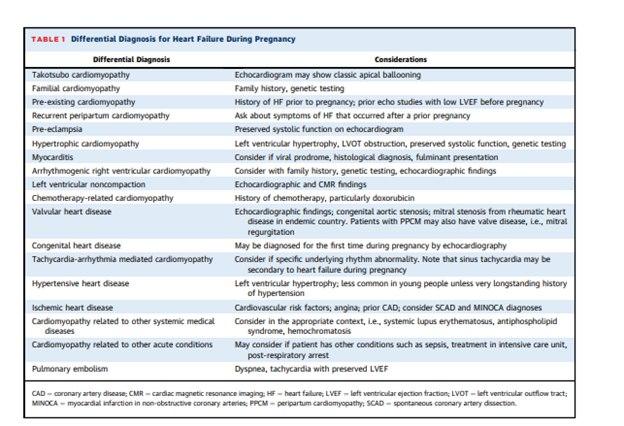
DIAGNÓSTICO DIFERENCIAL
A TABELA A SEGUIR DESCREVE OS DIAGNÓSTICOS DIFERENCIAIS. Sempre atenção a história pregressa, e novamente pré-eclâmpsia pode cursar com sintomas de IC, porém devido a disfunção diastólica, FEVE está preservada.
PROGNÓSTICO
Complicações cerebrais, cardiopulmonares, trombo intracavitário, com complicações tromboembólicas, transplante cardíaco e morte tem sido relatados na evolução destes pacientes.
FATOR PROGNÓSTICO
O principal é a FEVE ao momento do diagnóstico, tendo a FEVE < 30% como indicador de eventos adversos e baixa taxa de recuperação.
Outros fatores: Trombo intracavitário, Disfunção VD, Obesidade e os Fatores de risco como descendência africana, pré-eclâmpsia e marcadores elevados como troponina e BNP.
MORTALIDADE
Varia de a 4 a 11% no primeiro ano, de 0% a 28% no segundo ano, e de 7% a 20% após 5 anos, com a maior taxa nos estudos dos países africanos ou pacientes de descendência africana.
RECUPERAÇÃO
Diferente de outros tipos de disfunção ventricular, observamos frequentemente a recuperação da função, principalmente após o terceiro a sexto mês do pós-parto, e em alguns casos após 2 anos.
No IPAC Study, 72% dos pacientes após 12 meses apresentaram melhora da FEVE > 50%.
Outros estudos, com população de origem africana, demonstraram uma melhora em 35-45% dos pacientes.


Discutiremos nas próximas publicações sobre o tratamento da cardiomiopatia periparto.
Dr. Horacio Eduardo Veronesi
- Formado em Medicina pela Universidad Nacional de Rosario (Arg)
- Residência em Cardiologia pelo Instituto Dante Pazzanese de Cardiologia (SP)
- Residência em Ecocardiografia pelo Instituto Nacional de Cardiologia (RJ)
