Os pacientes com Insuficiência Cardíaca Avançada, Estagio D ou Refratária: Situação clinica caracterizada por piora clinica progressiva, sintomas graves a despeito de tratamento clinico otimizado, devem ser considerados para dispositivos de assistência de longa duração e/ou do Transplante Cardíaco, este último considerado o “Gold Standard”.

Em pacientes sem outra opção disponível a terapia com suporte inotrópico demonstra atualmente uma sobrevida estimada em 40% no primeiro ano.
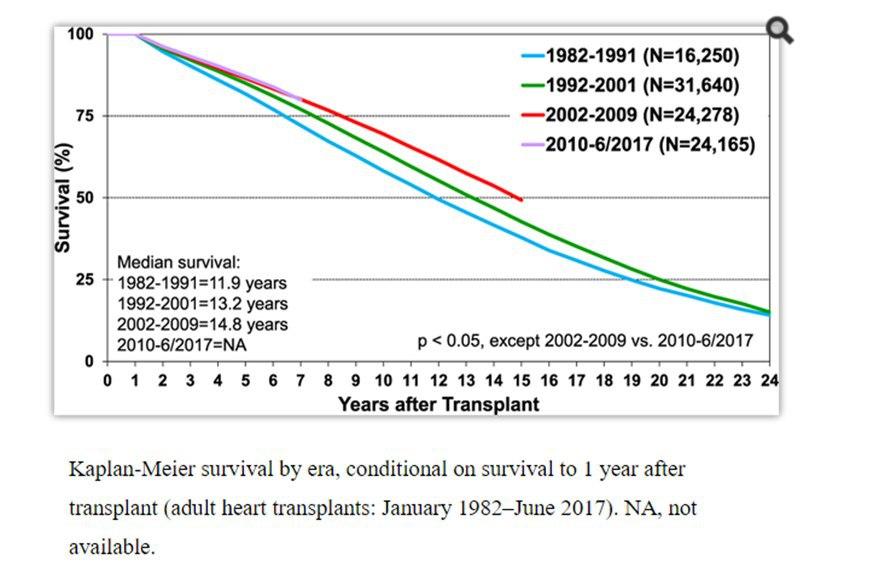
O Transplante Cardíaco continua sendo o padrão ouro como tratamento para pacientes selecionados, com importante melhora na qualidade de vida, status funcional quando comparada à terapia convencional, e principalmente na sobrevida.
A Sobrevida em um ano após o transplante é > 90% com uma sobrevida média de 12,2 anos. Este resultado depende fundamentalmente da seleção dos pacientes.
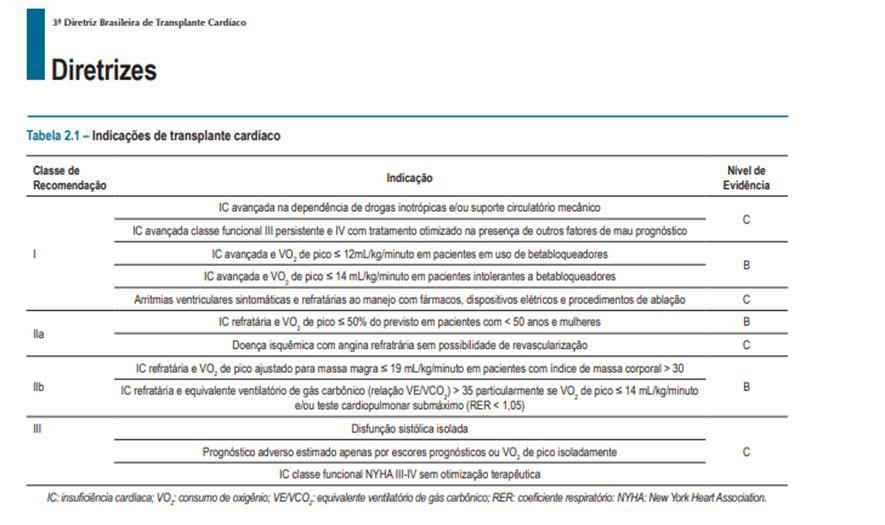
A tabela a seguir orienta sobre as indicações para transplante conforme a 3° Diretriz da SBC.
Rejeição Aguda do Transplante
Embora a sobrevivência pós-transplante continue excelente, a falência aguda do enxerto, continua como causa precoce de mortalidade pós-transplante, sendo necessário identificação intraoperatória, instituição do VA-ECMO (Oxigenação por membrana extracorpórea – veno-arterial), titulação pós-operatória de imunossupressão, tratamento de insuficiência renal, e outras complicações clinicas.
Embora a biópsia endomiocárdica continue sendo o padrão para detectar rejeição no início do pós-transplante, a pesquisa genética por intermédio do ADN de células derivadas de doadores está sendo cada vez mais utilizada para facilitar a triagem não invasiva para rejeição.
Atualmente a avaliação genética é considerada como teste não invasivo para pacientes de baixo risco entre 6 meses e 5 anos após o transplante cardíaco.
Vasculopatia do Enxerto
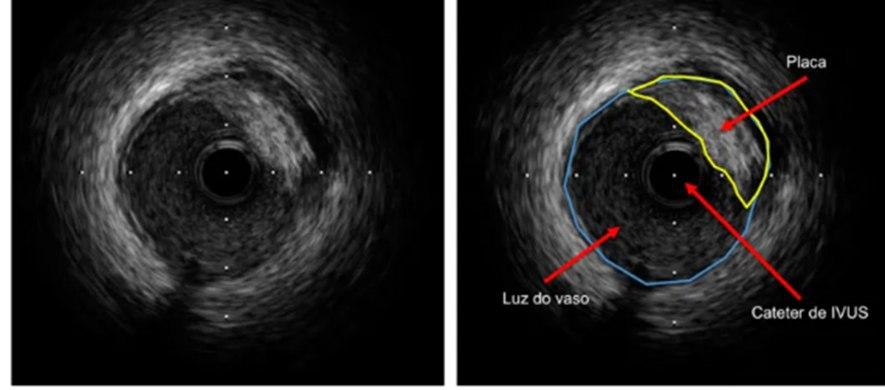
A vasculopatia do enxerto, complicação frequente do pós-transplante é caracterizada por hiperplasia fibrointimal generalizada que afeta até 75% dos pacientes após 3 anos do Transplante.
O uso do ultrassom intracoronario (USIC/IVUS) aumentou a sensibilidade do rastreamento, demonstrando presença da doença vascular em 50% dos pacientes em 1 ano após TX em comparação a 10% a 20% quando realizada a cinecoronariografia isoladamente.
Após o transplante, o tratamento hipolipemiante é fundamental.
A pravastatina demonstrou, em particular, redução de LDL, TG, aumento de HDL, redução da placa aterosclerótica, além de melhorar a sobrevida.
Outras drogas, antiproliferativas como micofenolato de mofetil, sirolimus e everolimus, também se mostraram eficazes em redução da doença vascular quando comparadas com azatioprina.
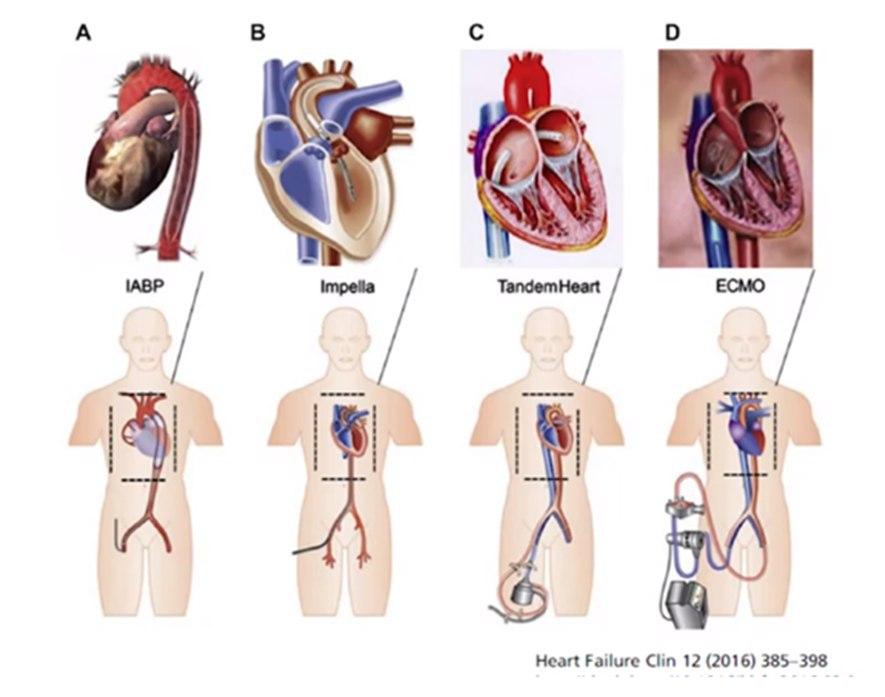
Dispositivos de Assistência Circulatória Mecânica
Os dispositivos de assistência ventricular mecânica são classificados:
• Tempo de
permanência: curta ou longa.
• Tipo de técnica de implante:
paracorpóreo ou totalmente implantável.
• Tipo de fluxo: pulsátil ou contínuo.
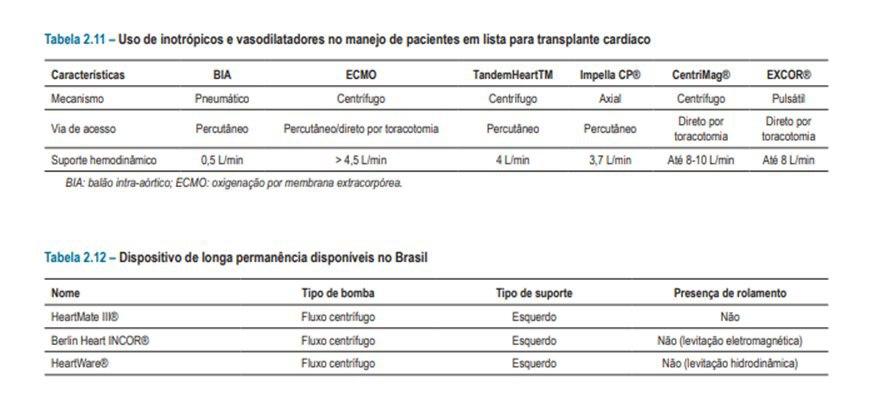
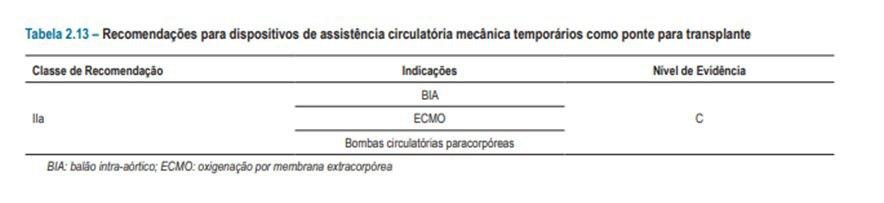
Recomendações de assistência ventricular mecânica temporária com ponte para transplante.
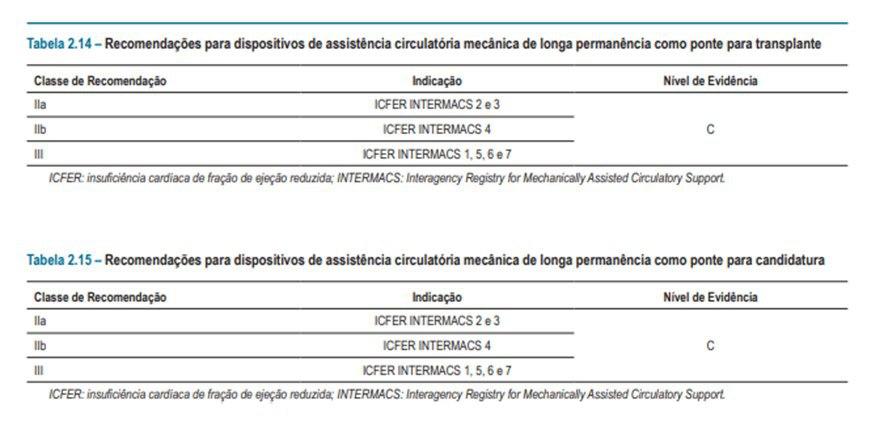
Recomendações de assistência ventricular mecânica longa permanência como ponte para transplante / terapia destino.
◘ A partir de 2017, 50% dos receptores de transplante cardíaco relatados no ISHLT (REGISTRY SERIES The Registry of the International Society for Heart and Lung Transplantation) utilizaram dispositivos de assistência ventricular como terapia de destino.
◘ O registro do INTERMACS relata que mais de 3.000 LVADs são implantados anualmente nos Estados Unidos. 50% deles como terapia de destino. Em pacientes inelegíveis para transplante cardíaco, este número continua a crescer.
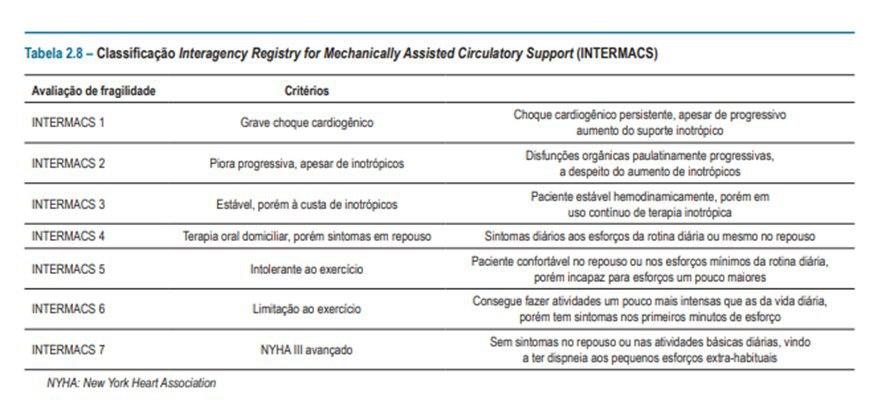
◘ Nestes pacientes, a avaliação do INTERMACS pode ajudar a identificar o momento ideal de implantação de dispositivos.
O ROADMAP (Risk Assessment and Comparative Effectiveness of Left Ventricular Assist Device and Medical Management) avaliou pacientes com IC avançada que não foram tratados com inotrópicos (INTERMACS perfis 4 a 7) e demonstrou sobrevida superior em comparação com aqueles tratados, apresentando estes, aumento de internações e eventos adversos.
É importante lembrar, no entanto, que não existe uma diretriz universal para seleção de pacientes para terapia LVAD e o perfil INTERMACS provavelmente é insuficiente para quantificar o risco.
Outros fatores a ter em conta:
◘ Doença orgânica- ventricular,
◘ Idade,
◘ Sexo,
◘ Fragilidade,
◘ Fatores psicossociais,
◘ Baixo nível socioeconômico.
Um dado interessante sugere que alguns pacientes podem recuperar parcial ou completamente a função ventricular durante o suporte com LVAD. Fatores como Hipertrofia ventricular, sensibilidade a receptores B, metabolismo do colágeno são fatores propostos.
Conforme estudos recentes os pacientes que recuperam a função ventricular (dispositivo explantado) é menor a 5%.
O I-CARS escore: pode estratificar estes pacientes, ou seja, probabilidade de recuperação da função miocárdica ventricular:
◘ Idade <50 anos,
◘ Doença não isquêmica,
◘ Diagnóstico de IC <2 anos,
◘ Ausência de CDI,
◘ Creatinina <1,2 mg / dl,
◘ Diâmetro Diastólico Ventrículo Esquerdo (DDVE) <6,5 cm.
Viver com insuficiência cardíaca avançada.
Os dispositivos de curta e longa permanência visam aumentar a longevidade, porém ainda é pouco o realizado em relação ao sofrimento psicossocial.
Os cuidados paliativos – uma abordagem multidisciplinar- para avaliar e melhorar a qualidade de vida e devem estar cada vez mais integrados ao padrão de assistência médica para melhorar os resultados centrados no paciente. Apesar de alguns progressos nesta área, apenas 34% dos pacientes com IC são encaminhados para cuidados paliativos no último mês de vida.
Clique AQUI e baixe o PDF sobre Insuficiência Cardíaca Avançada.
Dr. Horacio Eduardo Veronesi
- Formado em Medicina pela Universidad Nacional de Rosario (Arg)
- Residência em Cardiologia pelo Instituto Dante Pazzanese de Cardiologia (SP)
- Residência em Ecocardiografia pelo Instituto Nacional de Cardiologia (RJ).
Veja este artigo e outros resumos no nosso canal do Telegram: https://t.me/cardioaulapro
Siga também nossas outras redes sociais e fique por dentro dos desafios, artigos e explicações em primeira mão!










