Hoje iremos discutir um pouco sobre a história do tratamento da síndrome coronariana aguda através de uma revisão muito interessante.

O tratamento atual consiste em uma sequência sistematizada para conseguirmos o melhor resultado possível.
Tudo se inicia com a identificação do processo fisiopatológico: ruptura da placa aterosclerótica, formação do trombo e oclusão do vaso.
Mas, qual era o tratamento possível nos anos 60’?

Repouso absoluto! A pedra fundamental! Paciente permanece até 6 semanas internado.
Tratamento farmacológico: morfina-oxigênio-digital-diuréticos apenas.
Um fato interessante da época foi o início das unidades coronarianas (UCO). Diminuindo a mortalidade intrahospitalar sensivelmente, devido a monitorização contínua e rápido tratamento das arritmias fatais.


Betabloqueador? Sempre discutido.
O início do betabloqueador sempre foi questionado, inicialmente porque se evitava todo tipo de tratamento que diminuísse a pressão e a frequência cardíaca.
Passaram-se 20 anos de estudos demonstrando benefício do betabloqueador em pacientes com ou sem disfunção ventricular.

E sempre se retoma a discussão do uso do betabloqueador.
Outro ponto recente em discussão é o uso crônico nos pacientes com IAM sem disfunção ventricular.

Outro avanço importante no tratamento foi a definição de linhas de tratamento específicas de acordo com a fisiopatologia.
As definições de IAMCSST e IAMSSST chegaram posteriormente com o melhor conhecimento patológico das lesões, o conceito de instabilidade da placa aterosclerótica, padrões diferentes no eletrocardiograma, elevação dos marcadores como troponina, que podiam identificar as diferenças, e assim estabelecer o tratamento adequado para cada tipo.

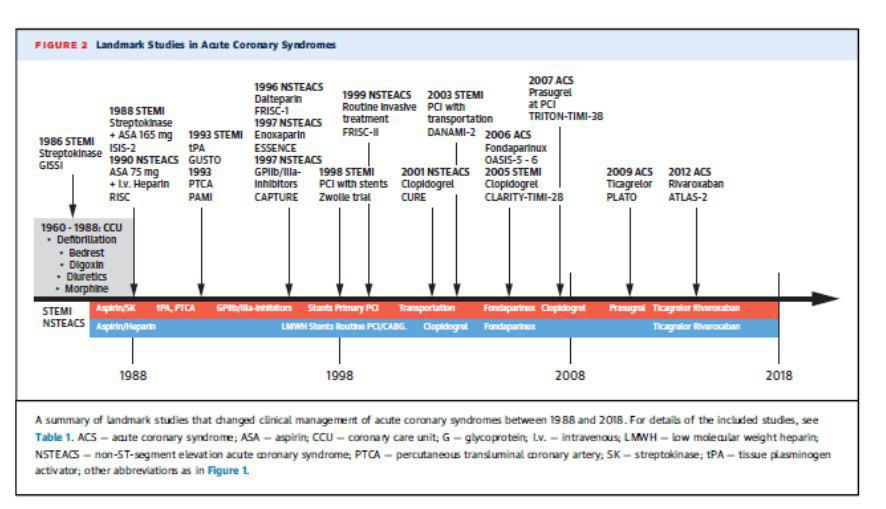
Chegamos no momento da fibrinólise no IAMCSST.
Dois estudos fundamentais:
- gissi 1986, fibrinólise streptokinase vs placebo- mortalidade 21 dias. Benefício maior até 6hs do início da dor.
- isis-2 1988, 2×2 streptoquinase – aas 160mg – streptoquinase+ aspirina – placebo, 24 hs de sintomas.
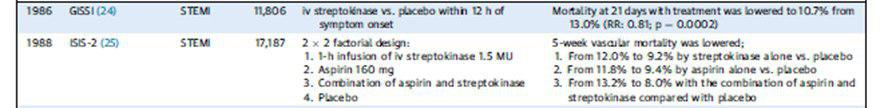
Estes estudos demonstraram a importância do tratamento precoce e da associação do AAS.
Logo, vieram agentes fibrino específicos como fator ativador de plasminogênio demonstrando sua superioridade vs streptokinase, no já conhecido estudo gusto.
Este caracterizou a importância do tratamento precoce, diminuindo assim a área de infarto, e melhorando o prognóstico. Gerando desta forma estudos com uso de fibrinolítico pré-hospitalar.
E angioplastia?
A primeira angioplastia foi realizada no ano 1977 pelo cardiologista alemão Andreas Gruentzig.
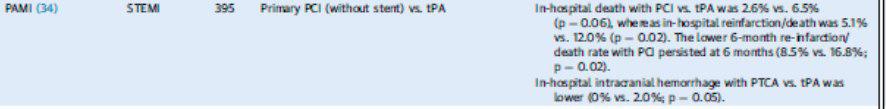
Após 16 anos o estudo PAMI marcou a superioridade da angioplastia sobre o fibrinolítico, com menor taxa de infarto/mortalidade, mantendo o benefício após 6 meses e menos sangramento do SNC.
Vieram posteriormente os trabalhos que demonstraram o benefício do stent vs angioplastia por balão (zwolle stent study).
Há benefício sim da angioplastia sobre o fibrinolítico, porém deve ter-se em conta a possibilidade do tratamento intervencionista em até 120 minutos. Não devemos protelar o fibrinolítico, caso isto não seja possível (danami-2 / swedish national coronary care unit registry).

Um parágrafo especial merece o estudo da injúria por reperfussão no qual o miócito viável após reperfussão da área infartada sofre apoptose. Recentemente foi testada a ciclosporina neste cenário sem benefício.
O AAS forma parte do arsenal terapêutico, e houve necessidade de saber se baixas doses eram também protetoras. Os estudos RISC e ISIS 2 nos confirmaram este fato.
E desde quando o tratamento invasivo se aplica aos pacientes com IAMSSST/ angina instável de moderado ou alto risco?
Bem, essa resposta foi dada por 3 estudos: FRISC II TRIAL – TACTICS TIMI 18 e RITA 3.


Dupla antiagregação (dapt).
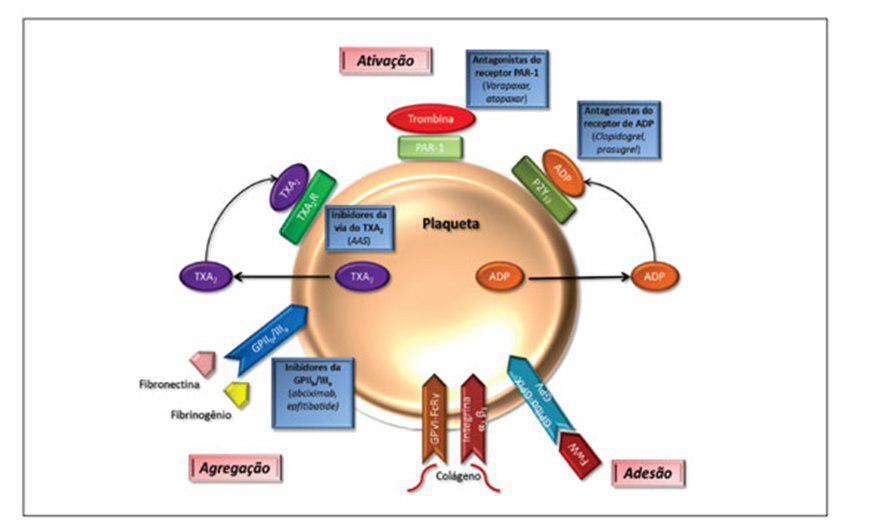
(Figura extraída de aterotrombose e antiagregantes plaquetários atherothrombosis and antiplatelet drugs)
Marcos Vinicius Ferreira Silva; Karine Silvestre Ferreira; Cristina de Mello Gomide Loures; Luci Maria Sant’ana Dusse; Lauro Mello Vieira; Arthur Gonçalves Assini; Josianne Nicácio Silveira; Maria das Graças Carvalho.
O início da dupla antiagregação: aas + inibidor do p2y12 foi necessária para diminuir o riso de trombose intrastent.
O primeiro inibidor foi a ticlopidina, porém causava supressão medular.
Logo o clopidogrel (2° geração) com eficácia e segurança demonstrada no estudo cure (IAMSSST/angina instavel) e posteriormente nos casos de IAMCSST clarity- timi 28 e commit.


Posteriormente a 3° geração, prasugrel e tricagrelor, com maior, rápida e inibição mais consistente.
O estudo triton-timi 38 (prasugrel vs clopidogrel).

E no caso do ticagrelor os estudos plato e pegasus.

Adendo I
Angioplastia primária: prasugrel (salvo contraindicações) ou ticagrelor são de preferência ao clopidogrel.
Clopidogrel é a droga de escolha quando associado a trombolíticos.
Adendo II
O inibidor reversível do p2y12, intravenoso, o cangrelor, aparece com uma opção para pacientes sem condições de via oral.

Anticoagulantes no cenário da síndrome coronariana aguda.
Heparina não fraccionada: inibindo trombina/fator XA através da ligação com antitrombina. É importante considerar seu uso em protocolos de curta duração já que haverá necessidade de controle com TTPA.
Heparina de baixo peso molecular: os estudos Essence, timi 11b, synergy, tem como caraterística o tempo de uso de 3 a 8 dias

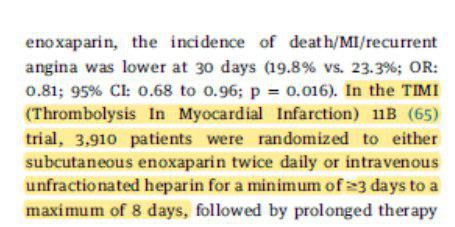

Nos casos de IAMCSST trabalhos como assent-plus- assent-3 assent-3 plus (8000 pacientes no total), como o extract timi 25 são a referência comparando a heparina de baixo peso versus heparina não fracionada.

Fondaparinux: inibidor direto do fator x, aparece com uma opção a heparina baixo peso molecular devido a posologia e menos sangramento.
No oasis-5 foi observado trombose de cateter nos casos de angioplastia, no entanto sendo resolvido com heparina intravenosa no momento da intervenção.

Uso periprocedimento.
Bivalirudina: inibidor direto da trombina – não disponível atualmente no Brasil.
Antagonista receptores GPIIB-IIIA: utilizados mais precisamente na sala de hemodinâmica (nos casos de presença de trombos / no-reflow).

Uso de anticoagulantes.
Varfarina (antagonista vitamina k): uso deve considerado nos casos de trombo intracavitário pós infarto, e disfunção ventricular.
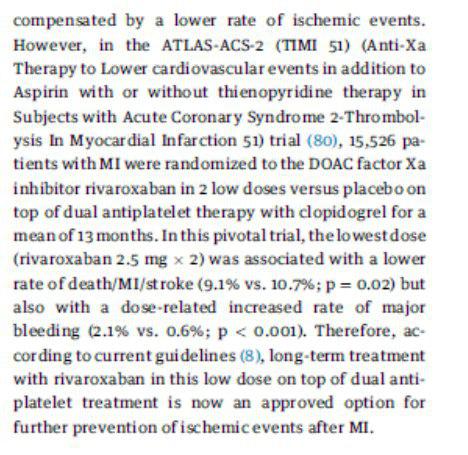
Noacs: Rivaroxaban aparece como opção para prevenção de eventos isquêmicos após IAM.
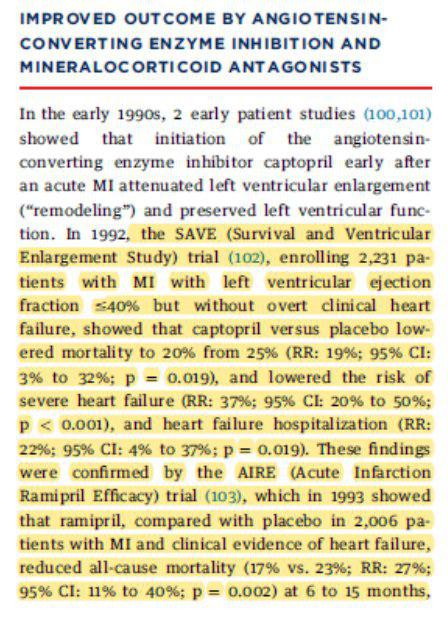
O IECA e os antagonistas mineralocorticoides.
Estudos como SAVE (captopril) – AIRE (ramipril) – EPHESUS (eplerenone) demonstraram o benefício desta classe, sendo recomendados nos pacientes com disfunção ventricular.

Estatinas.

Já conhecidos por todos, os estudos 4S (sinvastatina), MIRACL (atorvastatina), IMPROVE-IT (sinvastatina-ezetimibe) e ODYSSEY OUTCOMES (inibidor pcsk9- alirocumab) mostraram o real benefício na estratégia de redução intensa do LDL colesterol.

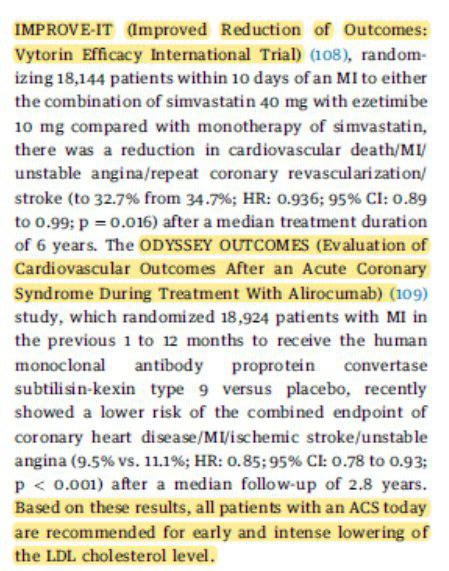
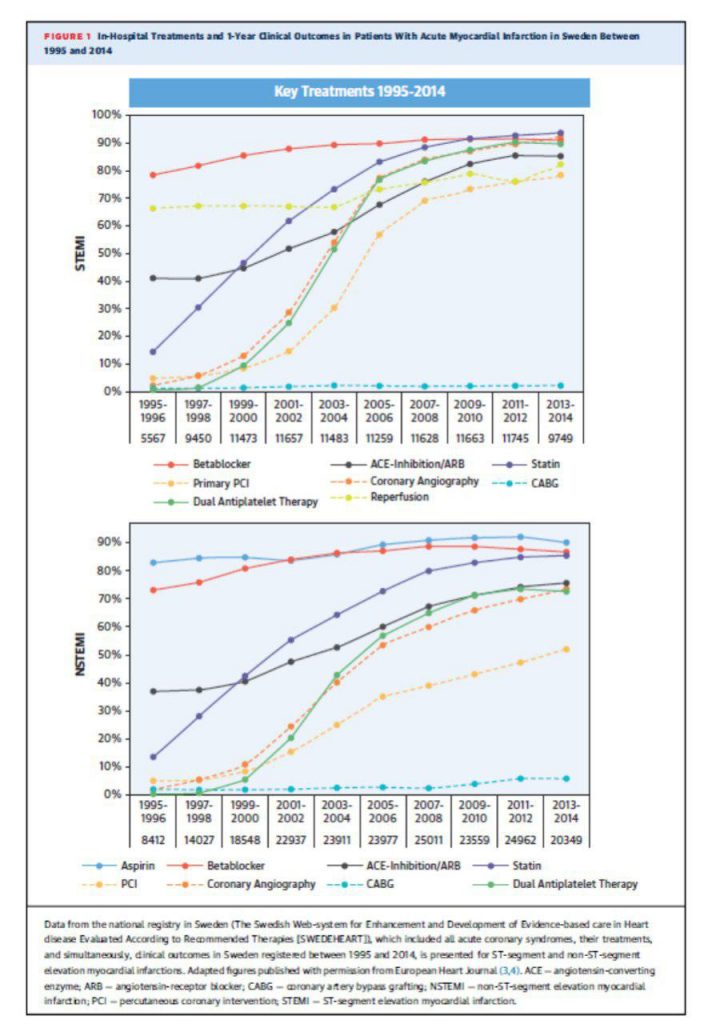
Houve, ao final, mudança significativa na evolução destes pacientes?
Sim! A mortalidade intrahospitalar, era acima de 30%.
Diminui para 3-8%!! E a mortalidade no 1° ano diminuiu de 22% a 11%.

Porém temos atingido um platô.
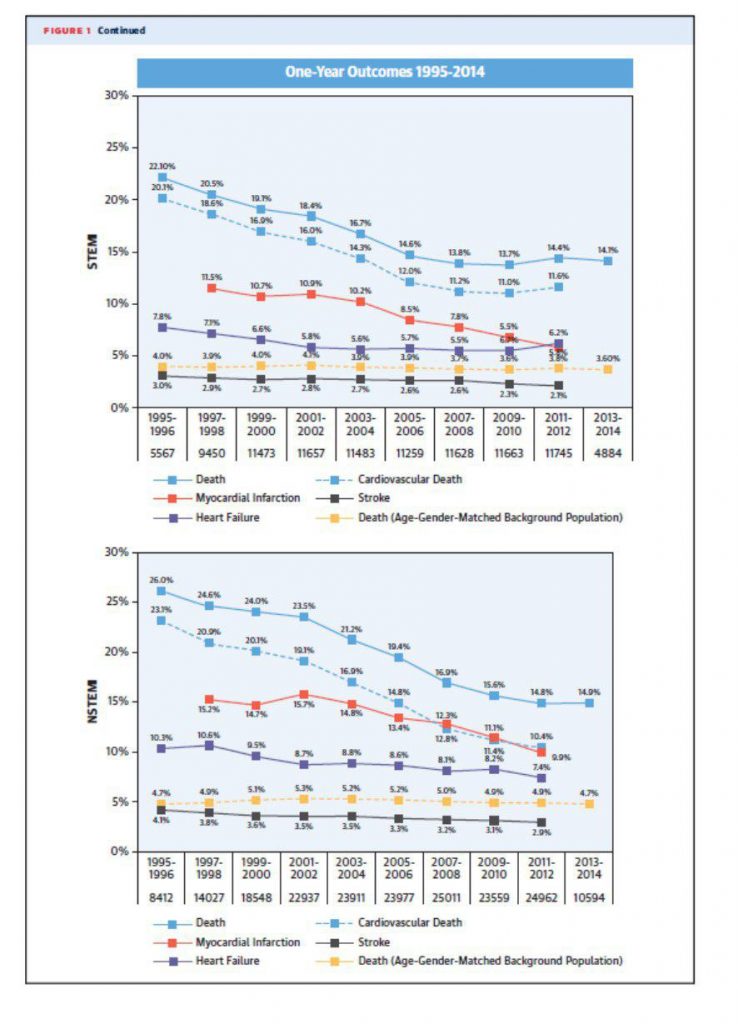
Isso nos reforça a necessidade de continuar realizando estudos a fim de diminuir ainda mais as complicações/mortalidade.
Talvez uma solução esteja na prevenção.
Clique AQUI e baixe o JACC STATE OF THE ART REVIEW SCA .
Dr. Horacio Eduardo Veronesi
- Formado em Medicina pela Universidad Nacional de Rosario (Arg)
- Residência em Cardiologia pelo Instituto Dante Pazzanese de Cardiologia (SP)
- Residência em Ecocardiografia pelo Instituto Nacional de Cardiologia (RJ)





