Vamos fazer uma revisão sobre esta patologia frequente:

Considerada a cardiomiopatia hereditária mais comum, com uma prevalência de 1:500.
E causa de morte súbita, principalmente em atletas jovens!!
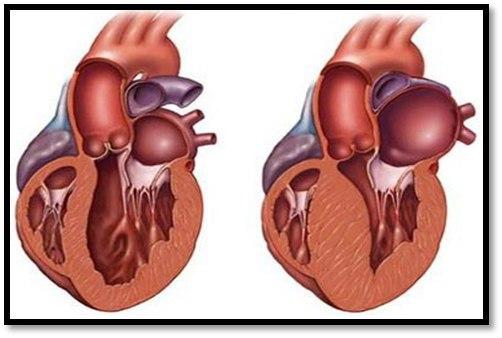
Diagnóstico:

O diagnóstico é de exclusão, caracterizado por hipertrofia da parede ventricular segmento > = 15mm por método de imagem: ecocardiograma, ressonância magnética cardíaca ou tomografia na ausência de causa secundária (Hipertensão Arterial, Doença Valvar, Doença Infiltrativa).
Na história familiar positiva, ou seja, familiares de 1° grau >= 13 é diagnóstico.
O predomínio é septal assimétrico, porém existem outros tipos (apical, concêntrico, lateral, ventrículo direito).
Como comentado anteriormente é causa de morte súbita em atletas. Logo atividade competitiva em pacientes com diagnóstico de MCH está contraindicada.
O diagnóstico diferencial com o coração do atleta apresenta diferenças como nos atletas a espessura é < 13mm geralmente, a hipertrofia uniforme, ausência de disfunção diastólica, ausência de antecedente familiar, o padrão eletrocardiográfico (ausência de inversão difusa da onda T, ausência de q patológicas). VO2 > 110% no teste ergoespirométrico.
Ou o destreinamento físico que pode causar regressão na hipertrofia dos atletas.
Fisiopatologia:
A hipertrofia está caracterizada desarranjo miofibrilar/ fibrose. A disfunção diastólica e característica nesta doença secundária a múltiplas variáveis.

A obstrução dinâmica da via de saída do VE é considerada quando observamos um gradiente > 30mmHg tratamento. 70% dos pacientes com diagnóstico de MCH apresentam obstrução seja em repouso ou provocada.
Porém um Gradiente > 50mmHg é um divisor de aguas na decisão terapêutica.
Conforme o passo a passo da Clínica Mayo, inicia-se avaliando em repouso, logo após manobra de Valsalva, inalação de nitrito de amilo, ou caso negativo, porém com sintomas sugestivos, Eco estress, o uso de isoproterenol durante o cateterismo.
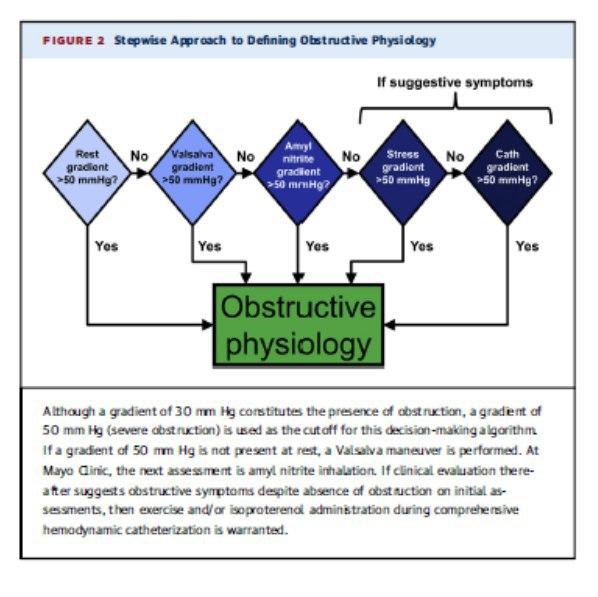
Existem igualmente diversas variáveis que podem modificar o grau de obstrução: por exemplo, volume sanguíneo, terapia farmacológica, estresse físico, anestesia.
Na ecocardiografia pode ser observada o Movimento Sistólico Anterior mitral (SAM) causando regurgitação mitral excêntrica posterior.
Sintomas
Existe uma ampla gama, desde assintomático (logo diagnóstico incidental) a dispneia aos esforços, dor torácica, fadiga, sincope.
Um dado interessante é a presença de fibrilação atrial (1:5 pacientes) com a necessidade de anticoagulação para prevenir eventos isquêmicos.

Outro dado interessante é o pior prognóstico nas mulheres com MCH em relação aos homens.
Screening familiar
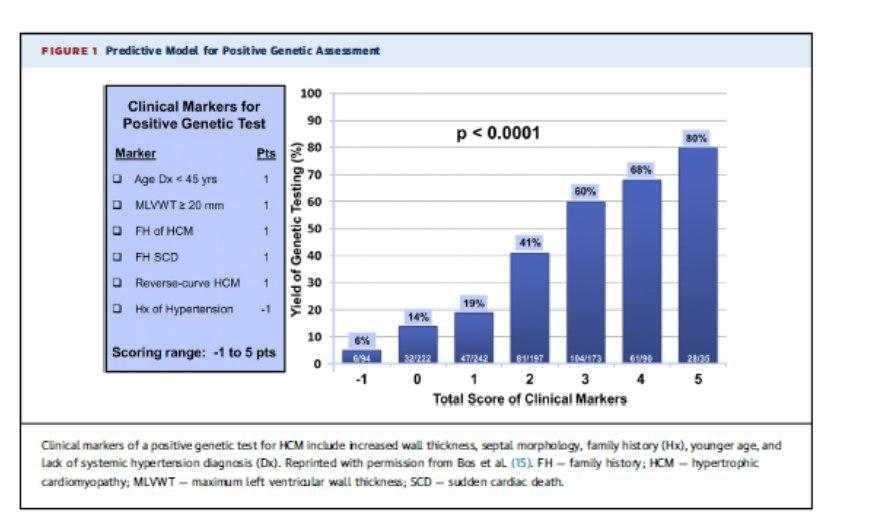
A despeito de havermos comentado sobre ser a patologia hereditária mais comum, apenas o diagnóstico genético é feito em 1 cada 3 pacientes.
Podemos utilizar um escore de risco, que demonstra a probabilidade do diagnóstico genético ser positivo conforme Idade (<45 anos), espessura > 20mm, morfologia septal, História familiar de MCH ou morte súbita, hipertensão.
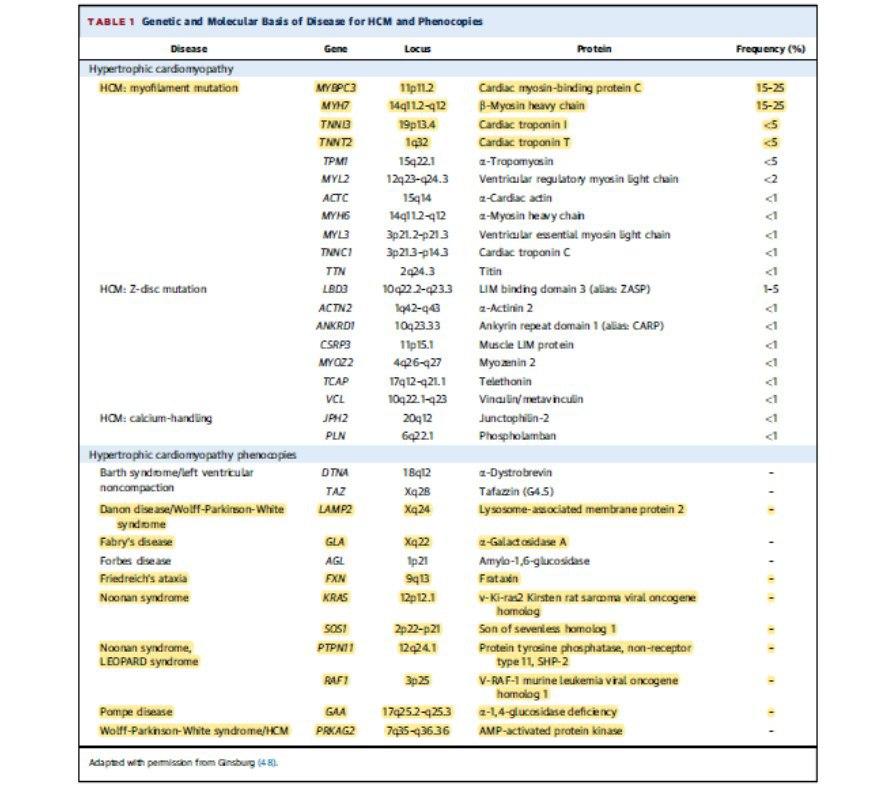
A base genética é uma doença autossômica dominante, com mutações nas proteínas do sarcomero, como B-miosina cadeia pesada, Proteína C, Troponina I, Troponina T.
Fenocopias associadas a doenças como Fabry, Danon, Ataxia de Friederich também devem ser consideradas.
Para os familiares de primeiro grau (sem teste genético) recomenda-se ecocardiograma seriado cada 5 anos desde adolescência (lembrar que é uma doença com mudanças fenotípicas progressivas, logo um único ecocardiograma normal não afasta doença) assim como na iniciação esportiva competitiva.
Exames de Imagem
O Ecocardiograma apresenta-se como o exame fundamental demonstrando a característica da hipertrofia, a espessura do septo (> 30mm determina maior risco de MS).
O Strain aporta informações importantes, e ajuda no diagnostico diferencial como por exemplo em relação a amiloidose cardíaca.
Ao considerar a Cardiomiopatia Hipertrófica Apical, a utilização de contraste torna- se mandatória para melhor avaliação assim como pesquisa de aneurisma.
A Ressonância Magnética Cardíaca é considerada também fundamental, seja no diagnóstico, estratificação como no tratamento apresentando diversas vantagens em relação ao ecocardiograma.

Este artigo cita, a relevância da RMC na caracterização do tecido miocárdico, que pode ajudar no diagnóstico diferencial (amiloidose, hemocromatose) assim como a visualização de realce tardio (gadolinio), e sua relação com pior prognóstico como o aumento no risco de morte súbita (> 15% da massa miocárdica).

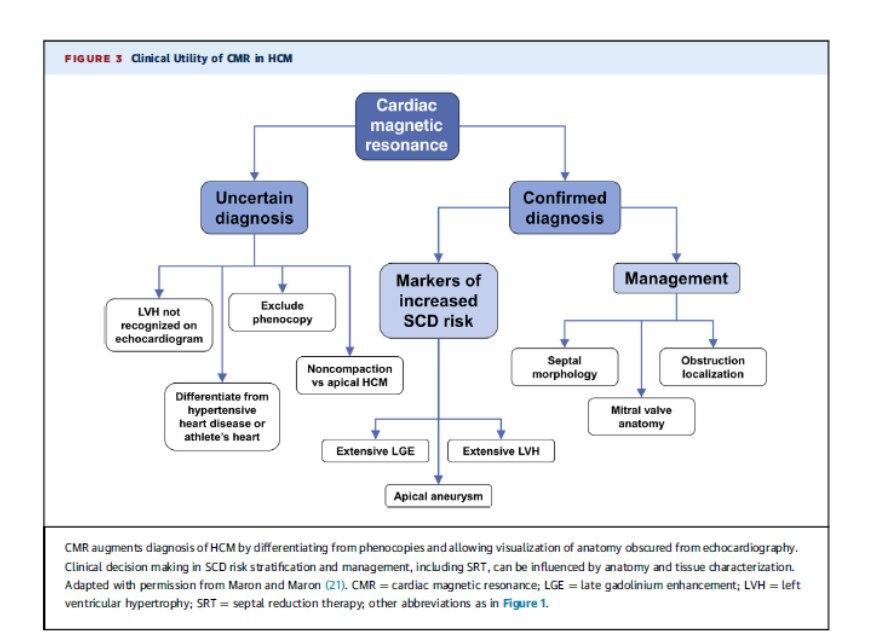
Demonstrando a RMC resultados alentadores tanto na avaliação de Risco de Morte Súbita, como na diferenciação do coração do atleta ou na cardiomiopatia hipertensiva.

Em relação a Morte Súbita (<1% ano), é decorrente de arritmias ventriculares, decorrentes da obstrução da via de saída, isquemia miocárdica, fibrose e a próprio desarranjo miofibrilar.
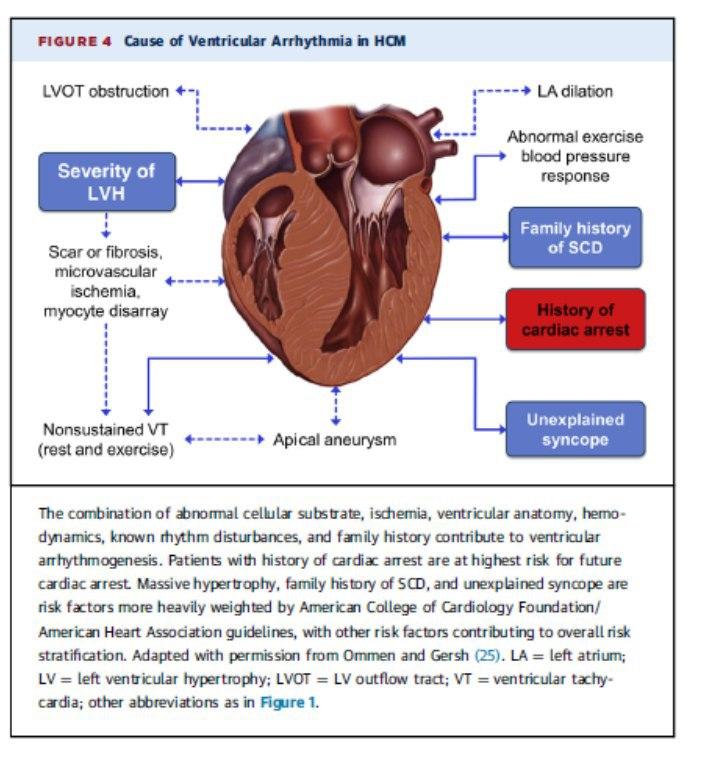
O Risco claramente aumenta nos casos de Morte Súbita abortada, FV, TV sustentada (10%/ano).
Logo a implantação de CDI na prevenção de Morte Súbita é classe I, em todas as Diretrizes, porém na prevenção secundária é que existem algumas divergências.
Fatores de Risco:
História Familiar: Morte Súbita- Familiares de Primeiro Grau.
-Indicação de CDI (IIa AHA) e incluso na Calculadora de Risco da ESC.

Síncope inexplicada: principalmente se for recente (<6 meses).
-Indicação de CDI (IIa AHA) e incluso na Calculadora de Risco ESC.
Obstrução Via de Saída VE.
-Considerada como fator na Calculadore de Risco da ESC, porém sem peso para ser considerado fator isolado.

Espessura Miocárdica > =30mm
-Indicação de CDI (IIa AHA) e incluso na Calculadora de Risco ESC.
ADENDO: No Contexto de Diretriz Realce Tardio (fibrose >15% massa) por RMC não está inserido como recomendação nas Diretrizes.

-Taquicardia Ventricular Não Sustentada: Muito Frequente 20% – 46%, devido a isso é discutido se valor como fator isolado, também inclusa na calculadora da ESC.

Outros fatores a considerar:
- Idade: jovens maior risco;
- Resposta anormal da pressão arterial durante exercício físico;
- Diâmetro átrio esquerdo;
- Aneurisma apical ventricular.


Adendo: calculadora de risco esc (alto risco-intermediário-baixo risco) sempre em relação a profilaxia secundária.
Idade – história familiar de MS – sincope inexplicada – gradiente ventricular (vsve) – máxima espessura da parede ventricular – diâmetro átrio esquerdo – TVNS.
– A calculadora de risco não deve ser utilizada na população pediátrica ou atletas competitivos.
Tratamento sintomas
Educação: manter atividade física – preconizando baixa intensidade.
Contraindicado participação em esporte competitivo.
Evitar álcool, desidratação, temperatura extremas.
Tratamento farmacológico sintomático.
Tratamento comorbidades (HAS, obesidade).
Tratamento farmacológico visa a diminuição da obstrução via de saída do VE (vsve).
Beta bloqueador apresenta-se como terapia principal. Cálcio antagonista não dihidropiridinico aparece com uma opção ao BB ou associado, porém com certo resguardo sobre bloqueio AV.
Cuidado com medicações que podem piorar o gradiente como digitalicos, vasodilatadores, diuréticos.
Disopiramida (antiarrítmico IA) pode ser alternativa terapêutica.


Procedimento invasivo
Terapia redução septal (SRT)
– Miectomia septal (desde 1950): Escolha conforme AHA.
– Ablação Septal Alcoólica Percutânea (ASA) (1994):
ESC considera as duas técnicas como recomendação equivalente.


Resumo interessante sobre qual método poderia ser o mais indicado para o paciente.
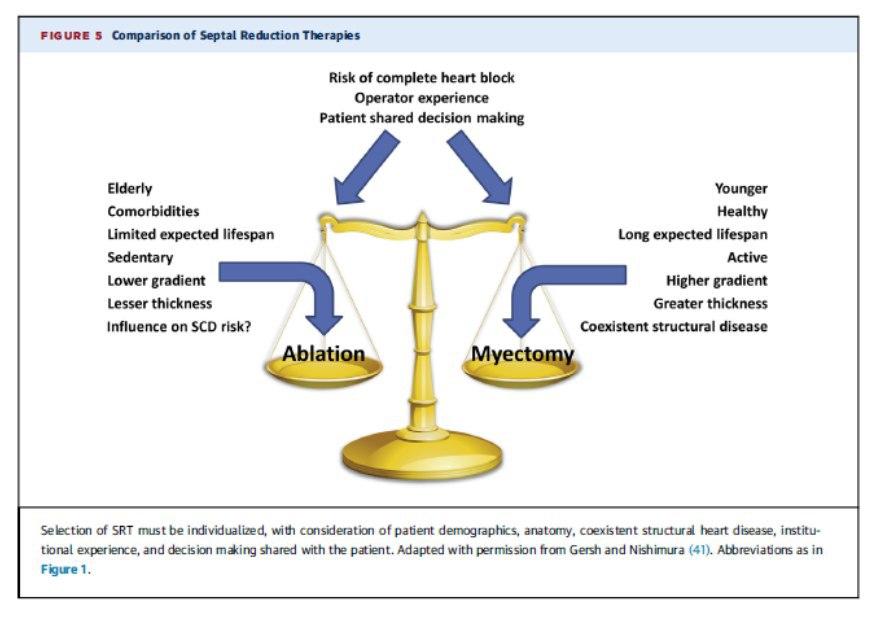
Idade, cirurgia cardíaca prévia, doença cardíaca pre-existente com necessidade de intervenção, gradiente, espessura septal são fatores a considerar.

Experiência do centro é de suma importância, por exemplo no caso da miectomia a mortalidade varia de 14% a <1!!
RESUMINDO
Após Diagnóstico da MCH devemos:
a) Realizar Screening familiar
b) Modificação do estilo de vida – Atividade física
-Tratamento sintomas – farmacológico – cirúrgico quando indicado
c) Estabelecer o Risco de Morte Súbita – Indicação de CDI
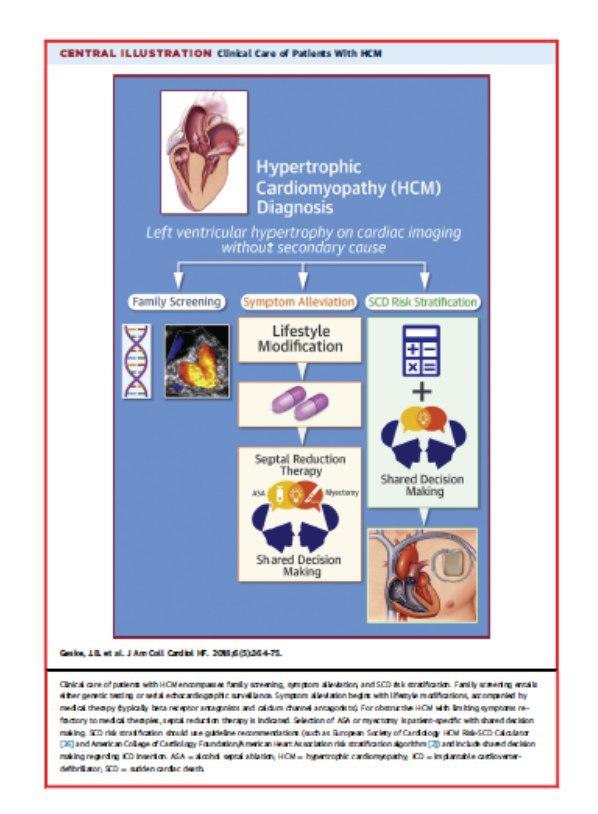
Como vimos é uma patologia muito frequente, e provavelmente a prevalência seja maior a considerada atualmente, com apresentação clínica extensa, desde um paciente totalmente assintomático até morte súbita. Aqui a história familiar é fundamental…
Clique AQUI e baixe artigo completo de Cardiopatia Hipertrófica.
Dr. Horacio Eduardo Veronesi
- Formado em Medicina pela Universidad Nacional de Rosario (Arg)
- Residência em Cardiologia pelo Instituto Dante Pazzanese de Cardiologia (SP)
- Residência em Ecocardiografia pelo Instituto Nacional de Cardiologia (RJ)
